Роль ретроспективного анализа сложных случаев с помощью медицинских баз данных изоражений
Метки: Последние публикации, УЗИ брюшной полости, грыжа диафрагмального отверстия пищевода, дайджест, желудочно-желудочная инвагинация, новости, хирургия
По данным публикации в издании Клинических наблюдений Британского журнала Радиологии(British Journal of Radiology | case reports) за июль 2018 - Gastrogastric intussusception in adults: a case report with review of the literature / Желудочно-желудочная инвагинация у взрослых: клиническое наблюдение с обзором литературы - внешняя ссылка
Инвагинация у взрослых пациентов встречается гораздо реже, чем в педиатрической практике, и составляет 5% от всех инвагинаций, с частотой 2–3 случая на миллион взрослых в год. Инвагинация у взрослых обычно дает неспецифическую симптоматику, например боль в животе, рвоту, симптомы кишечной непроходимости, симптомы образования брюшной полсти встречаются реже.
Первое известное описание инвагинации было сделано голландским врачом Полом Барбеттом(Paul Barbette) в 1674 году, при этом успешное ручное расправление инвагинации впервые было выполнено сэром Джонатаном Хатчинсоном(Sir Jonathan Hutchinson) в 1871 году у 2-летней девочки после неудачного гидростатического расправления. Роль рентгеноконтрастного исследования с введнием контраста с помощью клизмы в диагностике инвагинации толстой кишки была впервые описана Уильямом Лэддом(William E Ladd) в 1913 году, когда Ретан(Retan) и Стивенс(Stephens) провели первое успешное расправление инвагинации с помощью рентгеноконтрастного исследования с клизмой в 1926 году.
Инвагинация у взрослых чаще всего происходит в тонкой кишке, при этом 10% случаев происходит в желудке или на месте хирургической стомы. В отличие от детей, инвагинации у взрослых редко бывают идиопатическими, с идентифицируемой причиной, наблюдаемой в 70–90% случаев. Обычно опорные точки инвагинации представлены злокачественными новообразованиями (в 66% толстокишечных инвагинаций и в 30% тонкокишечных инвагинаций), другие варианты опорных точек включают полиповидные образования типа стромальных опухолей, липом, гиперпластических полипов и гамартом.
Авторы данной статьи не нашли в литературе описание желудочно-желудочной инвагинации.
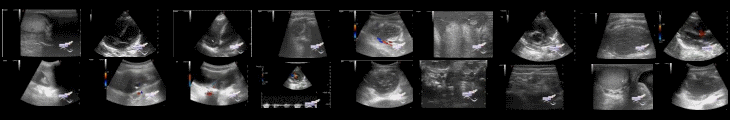
Ультразвуковые признаки инвагинации желудка не были описаны в литературе, хотя положительные результаты УЗИ, например, симптом мишени часто наблюдается в случаях кишечной инвагинации. Также следует отметить, что все пациенты, кроме одного, которые были включены в вышеупомянутые отчеты о случаях заболевания, были женщинами, хотя свидетельство преобладания пола в отношении инвагинации в целом является сомнительным.
Существует множество различных радиологических особенностей, связанных с инвагинацией желудка, которые были описаны в предыдущих отчетах о случаях. Флюороскопические исследования(*рентгеноскопия) выявляет симптом «спиральной пружины»(*потому, что как и при маммографии при рентгеноскопии получают только так называемые "коронарные" срезы, т.е. нет поперечных срезов), в то время как при КТ и МРТ - симптом мишени(*как и на УЗИ). Оба рентгенологических симптома часто описываются в случаях дистальной инвагинации с участием кишечника, и логично предположить, что они также будут визуализироваться в случаях желудочно-желудочной инвагинации как признаки механически-анатомического искажения(* формы ЖКТ в области инвагината), которое приводит к телескопированию всех слоев стенки ЖКТ.
В данном клиническом наблюдении представлен случай инвагинации желудка, возникщий у пациента без сопутствующей опухоли.
68-летний мужчина поступил в отделение неотложной медицинской помощи с жалобами на острую левостороннюю боль в животе, общую слабость, дисфагию, рвоту и плохой аппетит. Он получал стационарную помощь дважды за прошлый месяц, и во время его предыдущего поступления был поставлен диагноз декомпенсированной хронической болезни печени и асцита. Эзофагогастродуоденоскопия, проведенная во время предыдущей госпитализации, выявила гастрит на фоне портальной гипертензии и варикозы II степени в средней и нижней третях пищевода.
Его история болезни включала 4-х сантиметровую грыжу пищеводного отверстия диафрагмы, инфаркт миокарда, застойную сердечную недостаточность, заболевание периферических сосудов, фибрилляцию предсердий, предшествующий тромбоз глубоких вен, камни в желчном пузыре и целиакию. Он отрицал регулярное употребление алкоголя. Лабораторные исследования во время его последней госпитализации выявили острое повреждение почек, нарушение функции печени и лейкоцитоз. Энтеробактерии рода Serratia были выделены в асцитной жидкости. Несмотря на проводимую антибиотикотерапию, у пациента развился сепсис и он скончался через 14 дней после поступления в больницу. При посмертном обследовании причиной смерти был назван спонтанный бактериальный перитонит на фоне цирроза печени с портальной гипертензией.
На КТ брюшной полости и малого таза проведенной два года наза, имеется нормальный желудок без грыжи пищеводного отверстия, признаков асцита также нет.
На текущей КТ в портальной венозной фазе после внутривенного контраста за 3 недели до его последней госпитализации, признаки неоднородных дефектов наполнения, наблюдаемых в верхней брыжеечной, селезеночной и воротной венах, что наводит на мысль о частичном тромбозе. Было также отмечено наличие большого количества асцита и умеренно большой скользящей грыжи хиатуса(грыжи диафрагмального отверстия пищевода). Кроме того, в теле желудка был обнаружен большой дефект наполнения низкой плотности с появлением симтома сосудистой псевдоножки, согласующегося с желудочно-желудочной инвагинацией.
Также при последней госпитализации пациенту было выполнено УЗИ ОБП, которое выявило большое количество асцита, узловой контур в капсуле печени и диффузную неоднородность печени в соответствии с распространенным циррозом печени. Кровоток в печеночной артерии был с низким индексом резистентности - 0,62. Ретроградный объемынй кровоток в воротной вене был 5 мл/с.
Грыжа хиатуса является известным фактором риска развития инвагинации при отсутствии полипоидной опорной точки: Ghahremani и соавт. - внешняя ссылка Опубликовали обзор 12 случаев, связанных с эзофагогастральной инвагинацией с сопутствующей скользящей грыжей хиатуса.
И хотя причина данной грыжи точно не известна, авторы статьи предполагают, что наличие грыжи хиатуса может рассматривать, как предрасполагающий фактор к желудочно-желудочной инвагинации через аналогичный механизм, без одновременного вовлечения пищевода.
*Небольшое послесловие. Что тут хочется сказать, Молодцы! Т.е. у врачей в Великобритании есть время и возможность - т.е. наличие этих самых баз данных медицинских изображений - проводить такие глубокие анализы историй болезней, которые позволяют выявлять ранее не выявленные патологические состояния! Почти как контроль качества. Но мы не в Британии, у нас на это просто нет ни возможности - т.е. нет этих баз данных, ни времени, потому что у нас за 8 часов рабочего времени в день, есть только 20 минут на перерыв... И как показало их исследование, на вскрытии эту грыжу не нашли, нашли её только при ретроспективном анализе записей КТ, т.е. она расправилась! Т.е. вот насколько важны базы данных изображений. Более того, я больше чем уверен, что если бы у нас кто-нибудь, например я, пришел бы с такой статьей, то скорей всего это вызвало недоумение и я услышал бы нечто вроде - На вскрытии нет инвагинации - значит её нет! Из серии того, как мне говорили - "Вот вы написали, что по УЗИ аппендицит есть, а клинически его нет, а значит вы ошиблись!". "Бороды" у нас "рубить" сейчас уже некому, так что...
* Также в публикации приводятся эхограммы и снимки КТ из медицинской базы данных.
*комментарии редактора